Guía de Enfermedad Cerebrovascular 2018 //

Ficha Técnica |
Titulo: 2018 Guidelines for the Early Management of Patients With Acute Ischemic Stroke
Realizada por: American Heart Association/American Stroke Association.
Fecha de publicación: Enero 24 de 2018
Fuente: Stroke. 2018 Jan 24. doi: 10.1161/STR.0000000000000158.
Exoneración de responsabilidad: la aplicación e interpretación de los contenidos publicados aquí, son responsabilidad exclusiva del lector.
Evaluación en urgencias |
-
Se recomienda la escala NIHSS para cuantificar el grado de deterioro neurológico
-
Todos los pacientes con sospecha clínica de ACV (Ataque cerebrovascular) deben ser llevados a TAC de cráneo simple
-
La resonancia de rutina no se recomienda aun por costo-efectividad. Sería útil en el caso de pacientes con TAC negativa y una clínica dudosa, o cuando hay incertidumbre en la localización del ACV para planear endarterectomía temprana o stent.
-
La extensión o la severidad de los cambios isquémicos en el TAC o la presencia de una arteria cerebral media hiperdensa no son criterios suficientes para no administrar alteplase.
-
La realización de una RM en caso de estar disponible no debe retrasar el inicio de la trombolisis endovenosa.
-
En los pacientes candidatos a trombectomía se recomienda una imagen de la circulación carotidea extracraneal y vertebral, además de la circulación intracraneal, que permitan planear el abordaje.
-
Los pacientes que tienen indicación para trombectomía y menos de 6 horas, no se recomiendan estudios de perfusión pues podría excluir pacientes que podrían beneficiarse.
-
A los pacientes que fueron vistos bien por última vez 6-24 horas antes, puede hacérseles una perfusión tomográfica o por resonancia, para realizar trombectomía en los que cumplan criterios como los de inclusión de los estudios DAWN y DEFUSE 3.
Paraclínicos |
-
Único examen para hacer en TODOS antes del inicio alteplase iv: glucosa en sangre
-
Exámenes antes del inicio alteplase iv solo en sospecha de coagulopatía: INR, TTP, plaquetas. Se piden si hay historia previa de trombocitopenia, uso de anticoagulantes orales o heparina
-
Otros estudios recomendados, pero que no deben retrasar el inicio del alteplase: EKG, troponina I

Manejo |
-
Oxigeno solo para mantener la saturación de oxigeno >94%
-
El oxígeno hiperbárico solo se recomienda en ACV causados por embolismo aéreo.
-
Meta de presión arterial para administrar alteplase: <185/110 y mantener en menos de 180/105mmHg en las 24 horas siguientes. La presión alta aumenta el riesgo de sangrado
-
Meta presión arterial para pacientes con trombectomía arterial, sin alteplase: <185/110mmHg
-
Meta de pacientes con hipertensión y otras comorbilidades que requieran control de la misma (evento coronario agudo, falla cardiaca aguda, disección aortica, hemorragia subaracnoidea posttrombolisis, preclampsia) en pacientes que no son candidatos a trombolisis endovenosa o trombectomía mecánica, si esta elevada: bajar 15%
-
Temperatura: mantenerla estable, si es >38 grados dar antipiréticos. No inducir hipotermia, hasta el momento no se ha demostrado beneficio, pero si un aumento de neumonía.
-
Glucosa: Evitar la hiperglicemia en las primeras 24 horas, meta 140-180mg/dl. Los niveles <60mg/dl también deben ser tratados.
-
Dosis máxima alteplase iv 90mg
-
Paciente puede recibir alteplase si tiene microhemorragias (1-10) en la resonancia. En caso de tener más de 10, debe evaluarse el riesgo beneficio (NUEVA)
-
Los pacientes con anemia de células falciformes pueden recibir alteplase (NUEVA)
-
Los pacientes con enfermedad renal en hemodiálisis pueden recibir alteplase si tienen un TTP normal
-
Pacientes recibiendo nuevos anticoagulantes orales (Inhibidores directos de trombina o inhibidores directos del factor Xa) pueden ser candidatos a alteplase si TTP, INR, recuento de plaquetas, TP y la actividad del factor Xa es normal, o si la última dosis de los medicamentos fue >48 horas en pacientes con función renal normal.
-
Aunque no se define un límite claro, la presencia de una hipodensidad evidente extensa EN el TAC, no deben recibir alteplase.
-
Tenecteplase puede ser una alternativa en pacientes con déficit menor sin una oclusión intracraneana grande, se administra como bolo iv dosis única 0.4mg/kg (NUEVA)
-
Iniciar ASA 24-48 horas del ACV. Pacientes que recibieron trombolisis endovenosa se recomienda el inicio después de 24 horas.
-
Se prefiere la ASA sobre el ticagrelor
-
En pacientes hipertensos crónicos, con presiones <220/120mmHg los antihipertensivos se pueden reiniciar entre 48-72 horas del evento, si las presiones están por encima de 140/90mmHg
-
No se recomienda el uso de antibióticos profilácticos, anticonvulsivantes profilácticos, ni de catéter vesical a menos que haya otra indicación diferente
-
Puede considerarse la opción de craniectomia descompresiva en los pacientes menores de 60 años, con infartos en el territorio de la ACM unilateral, con deterioro neurológico en las primeras 48 horas a pesar de manejo médico. Esto reduce la mortalidad en 50%, con una supervivencia a la cirugía de 55%.

Contraindicaciones de Trombolisis 2018|
Recomendaciones relativas|
Otras recomendaciones con contraindicaciones relativas, donde debe evaluarse el riesgo beneficio de su administración y queda a criterio médico:

Administración alteplase|
Durante la administración del alteplase:
-
Examen neurológico cada 15 minutos durante la aplicación y 2 horas después, luego cada 30 minutos por 6 horas, luego cada hora hasta 24 horas
-
Llevar a UCI
-
Retrasar si es posible el paso de sondas nasogástricas, catéter vesicales y catéteres intraarteriales
-
TAC de control a las 24 horas
-
Suspender la administración y hacer TAC urgente si: cefalea severa, hipertensión aguda, náuseas, vomito, empeora al examen neurológico.
Manejo sangrado intracraneal sintomático primeras 24 horas del alteplase
-
Suspender la infusión
-
TAC de cráneo emergente
-
Infusión de crioprecipitado 10U en 10-30 minutos, dosis adicionales si fibrinógeno <200mg/dl
-
Acido tranexámico 1000mg iv en 10 minutos
Angioedema orolingual por alteplase
-
Posiblemente requieren intubación: edema que involucra la laringe, paladar, piso de la boca, orofaringe, con progresión rápida (menos 30 minutos)
-
Posiblemente no se requiera intubación si el edema se limita a la parte anterior de la lengua y los labios.
-
Administrar: metilprednisolona 125mg iv, difenhidramina 50mg iv, Ranitidina 50g iv.
-
Si el angioedema continúa aumentando administración epinefrina 0.1% 0.3ml subcutáneo o 0.5ml en nebulización
Trombectomía Mecánica|
Si tienen indicación de trombolisis endovenosa y están en ventana, deben recibirla, aunque se consideren además candidatos a trombectomía. Y si son candidatos a trombectomía, no se deben dejar en observación para ver la respuesta a la trombolisis, se debe proceder con la trombectomía, pues el tiempo de espera para trombectomía, también afecta el pronostico funcional.
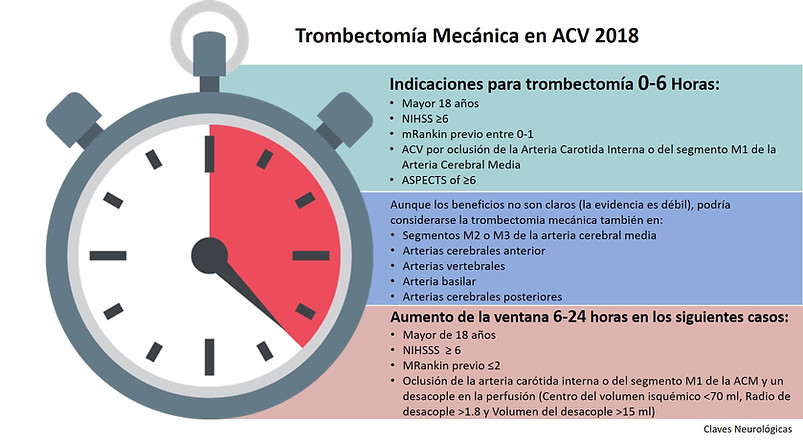
Indicación para trombectomía:
-
mRankin previo menor de 0-1
-
ACV por oclusión de la Arteria Carotida Interna o del segmento M1 de la arteria cerebral media
-
Edad ≥18 años
-
NIHSS ≥6
-
ASPECTS of ≥6
-
Tiempo inicio menor de 6 horas
Aunque los beneficios no son claros (la evidencia es débil), también puede considerarse la trombectomía mecánica en pacientes con inicio de los síntomas menor a 6 horas y oclusión de:
-
Segmentos M2 o M3 de la arteria cerebral media
-
Arterias cerebrales anterior
-
Arterias vertebrales
-
Arteria basilar
-
Arterias cerebrales posteriores
Indicación para trombectomía con aumento del tiempo de ventana 6-24 horas, con oclusión de gran vaso de la circulación anterior (NUEVA)
-
Mayor de 18 años
-
NIHSSS ≥ 6
-
MRankin previo ≤2
-
Oclusión de la arteria carótida interna o del segmento M1 de la ACM y un desacople en la perfusión (Core del volumen isquémico <70 ml, radio de desacople >1.8 y volumen del desacople >15 ml)
-
La trombectomía mecánica se recomienda como primera línea, sobre la trombolisis intra-arterial, en esta ultima la evidencia no es muy clara.
Craniectomía Descompresiva|
Las nuevas indicaciones de la AHA sobre craniectomía descompresiva, tienen una fuerza de recomendación IIa y una calidad de evidencia A.
Con el procedimiento se ha observado una disminución en la mortalidad del 50%, y que la discapacidad en el 55% de los sobrevivientes sería leve a moderada (mRankin 2-3).

